亞東醫院急診醫學部主治醫師朱聖恩15日凌晨在臉書發文指出,「下班前被燃燒殆盡,連續2個4X歲OHCA(到院前心肺功能停止)送來,前後掛號只差半小時,都啟動ECPR,都上大全套含A-line/CVC/TEE,其中一個volume不夠還必須緊急輸血。我們用掉全院最後2台ECMO(葉克膜),也用掉全院最後兩張ICU(加護病房)。」
朱聖恩表示,這中間還必須同時處理STEMI送急導管,以及意識不清的大中風,因為腎功能差,需要送緊急MRI(核磁共振),而且因患者會翻來翻去,要打鎮靜藥物才能做。其他還包括3台呼吸器(其中一個等開刀)、2個DNR(不施行心肺復甦術)很喘的老人。
「我真的自豪這樣的團隊,今天我們零死亡,每一個想活下去的,我們都努力承接,完美地達成身為急診人的使命!也非常感謝亞東心臟團隊的大力支持,2台ECMO都俐落處理掉,還同時3台急導管,也辛苦內科總值親自下來調度ICU,實在感動。更辛苦今天ICU值班的同仁,很抱歉一小時內連續訂了6床新病人。」
急診醫感嘆:1/10人力、1/3薪水完成最瘋狂的一夜...
「我其實只想突顯這個制度多麼可笑!因為大量護理離職的關係,其實今天小夜排不出護理人力,所以這樣的重症急救區原先只能排出2個護理師,很感謝leader多增派一個支援,和一個實習生,以及後續從其他區來支援的夥伴,但這倒底怎麼發生的?」
朱聖恩提到,同事強調要在急診做重症,護理人力最重要,護病比至少必須2:1,否則不可能做得起來,這是美國的標準。「再看看我們,亞東做起來了,而且只花1/10的人力,和1/3的薪水,只是這是否值得驕傲?是否能長久?這是一群經過良好訓練,可以同時處理多位急重症的專業人士,但制度下,他們只領到每個月4-5萬塊的薪水,要輪夜班,然後常需要同時顧3-4個重症,含ARDS(急性呼吸窘迫症候群)和ECMO。」
朱聖恩直言,「這種薪水,經過這幾年的通膨和升息,根本無法在台北養活一個家。所以制度到底怎麼了?為何醫美給得起更好,但我們這些真的在救人的,卻只能領那樣?依舊相信大破才能大立,如果『制度』依舊無法自我檢討,我很樂見一切走向崩壞,當然我所謂的『制度』不只是健保,也包含資方,以及護理界本身。」他感慨道,5年後還會留在醫院的,應該不會超過1/3。
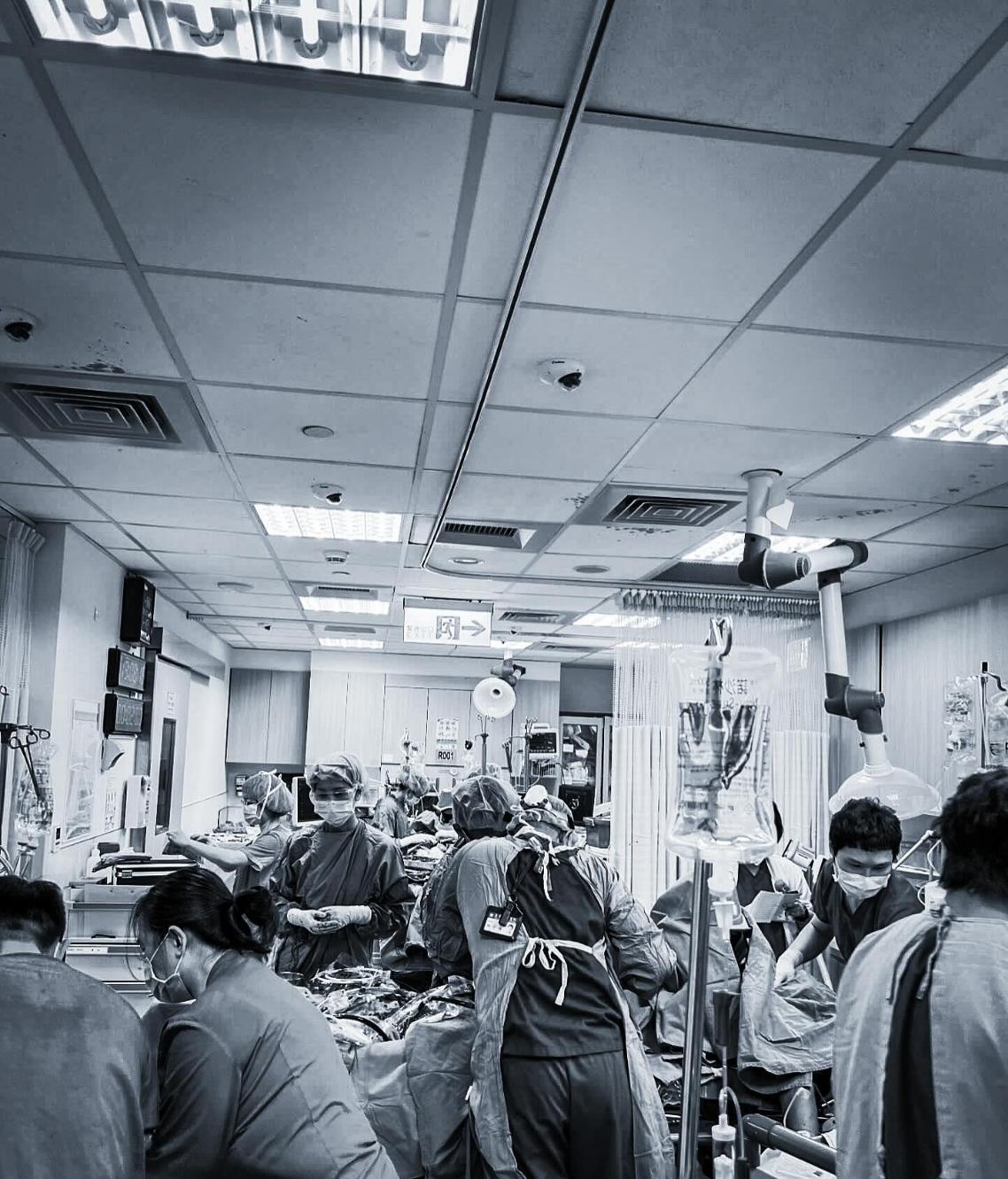
護理大缺工...台灣還需要再蓋更多醫院、分院嗎?
台灣護師醫療產業工會顧問陳玉鳳接受《信傳媒》電訪時先強調,「薪資這部分,各家醫院都不應該說要等健保點值上來才要調整,醫院其實也看到薪水若不調整,護理人員就是會繼續離職。」
她指出,現在台灣護理人員的職業特質是高專業、高風險、高壓力卻沒有高所得。「德國護理起薪每月3,349歐元(約11萬6千台幣),每個等級他們有一個明確的薪資計算方式,在台灣根本沒有。德國是用罷工的手段協商談到一個更好的護病比和薪資工作條件,國外各方面護理條件都比較好,只會讓台灣變成其他國家的人員訓練所。」
她也認為,目前台灣沒有需要再蓋這麼多醫院、分院,「今天醫院盈餘的錢本來就應該拿來投資在員工身上,但反而拿來投資硬體想賺更多錢。現在護病比入法也看不到時程,各醫院就用留任獎金『騙』新進護理人員進入職場。」
DNR病人為何會出現在急診,而非轉介到安寧?
陳玉鳳也提到,另一個很感慨的是,朱聖恩提到看了2個DNR的病人,「但這2位病人為何不轉介到安寧醫療?政府應該積極宣導,在急診佔2個床位,還是要有人員要去照顧他們,但急診已經人力不足了......政府也在說謊,明明急診已經擁塞、沒有床,還不承認有這件事,這樣根本無法真實呈現和改善現況。」
「另外,政府提的護理人員12項措施,細則是什麼?做了什麼以及改變什麼?所謂友善職場的定義是什麼?都沒有提出來,當獎勵沒有用上的時候,罰則是否就應該上場了?」陳玉鳳指出,現在有些醫院開始用鎖床跟縮床的方式因應,但其實如果不符合原本設置的需求,就應該用醫療法開罰,「不然就會像永豐廠一樣。」
「現在衛福部一直要管制大家生理食鹽水的使用,但我們在疫情期間可以組成口罩國家隊,為什麼點滴沒辦法?專案進口2周才拿到10萬包,怎麼夠?這樣是否算是漠視人民健康?應該以這件事為借鏡,積極避免護理人員流失。」
她也強調,應該正視醫院違法調動跟跨科支援的問題,「這是壓垮護理人力最大的一個問題,如果不調整改變,未來會看到更多燃燒殆盡的那一夜,護理人員越走越多、床越關越多,也會直接影響到醫師和醫院收入,政府不要再逃避問題了。」